Ⅸ.頭頸部がんと緩和治療
1.緩和医療とは
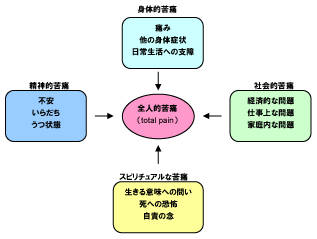
がん医療における緩和医療(緩和ケアともいいます)では、患者さんやご家族のつらさを、からだの苦痛、こころの苦痛、社会生活上の苦痛、生きている意味などを模索するスピリチュアルな苦痛といった多方面からアプローチします。これらのつらさを積極的にやわらげ、生活の質(QOL)を向上させることが、緩和医療の目的です。
緩和医療は、がんの診断を受けたときから、がんの治療と並行して行うべきものとされています。(図Ⅸ-3-1)
手術による痛みや抗がん剤による吐き気の治療も緩和ケアです。また心のケアはいつでも大切ですし、仕事や学業とのかね合いや医療費の相談などの問題に対するアドバイスも必要です。早い時期から緩和医療を受けることで、安心してがんの治療を受けることができるようになるのです。
2.緩和医療を受けようと思ったときには
緩和医療は、主治医のほか、緩和ケア病棟や緩和ケア外来、緩和ケアチーム、在宅緩和ケアなどから受けることができます。どれを利用したらよいのか迷うときには、主治医や看護師、ソーシャルワーカー、おかかりの医療機関の相談支援センターや地域医療連携室に相談してみることをおすすめします。
| 緩和ケア病棟 緩和ケア外来 |
痛みや心のケアなどを専門に行う病棟・外来です。 がんの終末期の患者を取り巻く身体的のみならず心理的な苦痛を可能な限り取り除き、その人らしく暮らせるように支援する目的とし、とくにそれを専門とした施設をホスピスと呼びます。 入院の場合、症状がやわらげば、自宅療養に移行して、緩和ケアを外来で受診することも可能です。 |
|---|---|
| 緩和ケアチーム | 一般病棟の入院患者さんが対象となります。 体の苦痛の緩和を担当する医師、心のケアを担当する医師、緩和医療を専門とする看護師・薬剤師・栄養士・臨床心理士・ソーシャルワーカーなどがチームを作り、主治医の先生と協力して、つらい症状をやわらげる治療や療養のアドバイス行います。 |
| 在宅緩和ケア | 自宅で療養している患者さんが対象となります。 在宅療養支援診療所では、24時間体制で往診や訪問看護を行っています。 |
3.緩和医療の対象となる主な症状
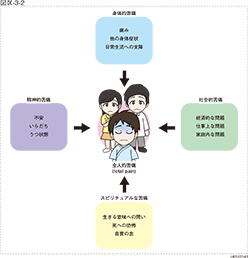
頭頸部がんの特有の症状として、痛み、呼吸困難、嚥下困難、出血などがありますが、食欲不振や下痢・便秘などの消化器症状、全身倦怠感など、がんを取り巻く様々な症状が含まれます。また、身体的な症状だけでなく、不眠、不安、抑うつ、せん妄などに対する心のケアも含まれます。その対象は患者本人だけではなく、患者の家族も対象となります。(図Ⅸ-3-2)
痛み
痛みは、毎日の暮らしを悪くする(食事や入浴ができない、眠れない)、心がつらくなるなどの問題をもたらします。がんの痛みだからしょうがないというのは誤解であり、治療が可能な症状ですので、我慢せず積極的に軽減することが大切です。
痛みの治療は、痛みの様子を主治医に伝えることから始まります。いつから、どこが、どのようなときに、どんなふうに、どのくらい、といったふうに伝えていただくと、痛みの原因を診断しやすくなり、その方に合う薬や量を決めることができます。
| いつから | 昨日から、1週間前から、1ヶ月前から など |
|---|---|
| どこが | 体のどの位置に痛みがあるのか、複数あればそれぞれ伝える |
| どのようなときに | いつでも同じ、動いたとき、動き始め、原因なく突然、同じ時間 など |
| どんなふうに | 重苦しく、鋭い、しびれたような、締め付けられる、電気が走る、周期的、だんだん強い(弱い) など |
| どのくらい | ・弱い、中くらい、強い ・"0"痛みなし、"10"を最強の痛みとして、0~10の数字で表現する |
がんの痛みの治療には医療用麻薬(モルヒネ、オキシコドン、フェンタニル)を使うことがありますが、いずれも投与量に制限はなく痛みがとれる量まで使うことができます。医療用麻薬を使うと中毒になる、気がふれてしまう、麻薬を使うのは末期の患者だけだ、といった心配をよく聞きますが、これらはすべて根拠のない迷信です。ただ、適切に使用しないと眠気が強くなったり、吐き気や便秘などを生じる場合もあり、正しい知識を持って、主治医の指導のもと適切に使用すれば安全で効果のあるよいお薬です。点滴や飲み薬だけでなく、貼り薬もあり、状況によって使い分けることができます。
お薬のほかに、ぐっすりと眠る、うまく気晴らしする、マッサージ、あたためる、装具や補助具(杖、コルセット)を使う、姿勢や移動を工夫する、といったケアも取り入れると効果的でしょう。
呼吸困難
呼吸困難は「息がしづらい」「息がつまる感じ」といった症状であり、息の通り道がせまくなる(気道狭窄)、肺炎などで咳や痰が増える、肺に水がたまる(胸水)、貧血、痛みや不安感などが原因となります。
酸素療法は、酸素を吸入することで自覚症状を軽くする方法であり、自宅ですごしたい場合は、酸素吸入器を自宅に置くこともできます(在宅酸素療法)。また、モルヒネなどの医療用麻薬は、浅い呼吸を深く落ちついた呼吸に整えたり、咳をおさえることで症状をやわらげます。また、がんによって息の通り道(気道)に浮腫や炎症がある場合はステロイドという薬を使うことがあります。呼吸困難の原因として、がんの増大によって口腔~咽頭~喉頭の高さで気道が狭くなっている場合には気管切開術を受けたり、がんが気管内に浸潤して、気管の内腔が狭くなっている場合には、気管支鏡下にステントを留置したりすることで呼吸困難が改善することがあります。
嚥下困難
嚥下困難は、飲みこみが難しい症状であり、多くの頭頸部がん患者さんで起こる症状です。手術の後遺症、がんが食べ物の通り道をふさぐ、がんが飲みこみに関与する神経を圧迫することなどが原因となります。
治療として食道をひろげる処置(バルーン拡張術)を行うこともあります。また、少しの量でも栄養がとれるように補助食品を取り入れたり、飲みこみやすいようにやわらかい食べ物にするなどの食事の工夫を行います。このような場合には食べ物や水分が誤って気管に流れ込み(誤嚥)、肺炎を起こす可能性があるため、栄養チューブや胃ろうを使って栄養管理を行うこともあります。ただ、その時点で本当に適切な対応かどうかは主治医ときちんと相談して決めることが必要です。
口の乾燥・口臭など
治療の後遺症やがんの進行によって唾液が少なくなったり、食事や水分の摂取が少なくなると、口の中が汚れやすくなったり、乾燥しやすくなったりします。また、がんの壊死や感染によって、息に悪臭がまじることがあります。
食事のあとの歯みがきやうがいの習慣をつけ、適度な水分摂取をすすめ、口のなかをうるおしておくようにします。定期的に歯科医の診察を受け、虫歯のチェックや歯石の除去などの口腔ケアの指導を受けることもよいでしょう。
出血
化学療法や放射線療法のあとは、血を作る骨の中心部分(骨髄)のはたらきが弱くなり、出血しやすくなることがあります。また病気がすすむと、がんのまわりの組織がもろくなったり、血液が固まりにくくなり、出血しやすい状態となります。
体の表面からの出血では、止血剤をしみこませたガーゼで出血している部分を圧迫する、冷やすなどの対応を行います。体の中からの出血に対しては、止血剤を点滴することがあります。
心のケア
がんの患者の多くは心の問題をかかえています。がんになったすべての患者が体験するような気分の落ち込みから、専門的な治療が必要となる抑うつや不安までさまざまですが、日常生活に支障が出るようなら、心のケアが必要となります。また、もうろうとする、朝と夜をまちがえる、家と病院をまちがえる、夜眠れないといった症状が生じることがあります。これらはせん妄といわれ、一般病院でもよくみられる症状であり、原因となっている体の調子を整えたり、症状をやわらげる薬を使うなどの対応が必要となります。積極的な治療から緩和医療を中心とする治療へ移行する時期の患者さんのなかには、「自分はもはや役に立たないのではないか」「自分の人生にどんな意味があったのか」など、人生の意味や自分の価値について悩まれる方がおられます。スピリチュアルな問題といい、複雑で簡単には解決できない問題ですが、患者さんの個別性を大切にしながら話し合っていくことが必要となります。
また、患者本人だけではなく、患者を取り巻くまわりの家族にも心の問題が生じています。患者にどのような声をかけてあげればいいか、患者にどう寄り添ってあげればいいか、患者がいなくなった後どうすればいいかなど、家族にもたくさんの不安が訪れます。そのような心のケアも非常に重要であり、心療内科や精神科だけでなく、緩和ケアチームの医師、専門看護師、心理士などに相談することで何らかの解決策を見出して、和らげていく事ができます。